Malasanità, il volto dell’India che non cambia
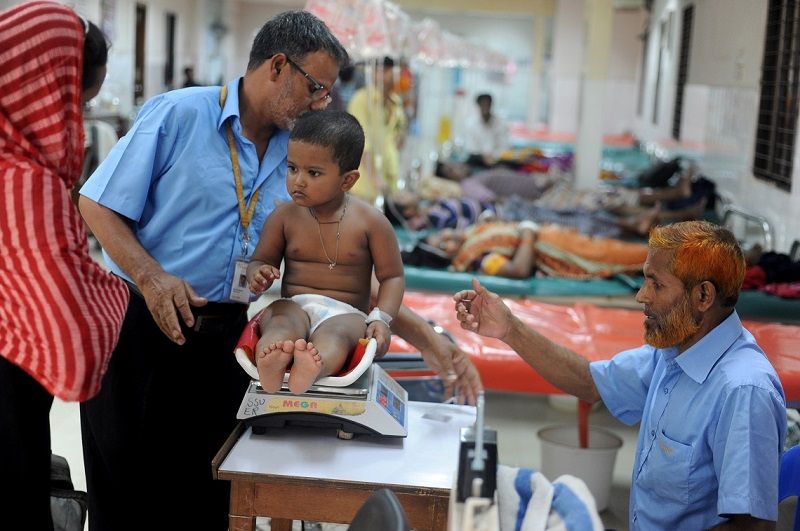
Sovraffollamento, mancanza di investimenti, corruzione non solo nel sistema pubblico ma anche nelle cliniche private. E sotto traccia ci sono anche le morti per il business delle sperimentazioni sui farmaci
Un sistema medico-sanitario elefantiaco per le sue dimensioni – concomitanti con quella della demografia indiana -, capillare, ma inefficiente e alla fine dannoso per un gran numero di cittadini. In India è sono sempre più sotto accusa sia il sistema sanitario pubblico, sovraffollato di pazienti e con una cronica mancanza di fondi, ma anche quello privato che – da tempo cresciuto come alternativa e soprattutto complemento di quello statale – vede a sua volta inefficienze e scarsa professionalità del personale. Un dato essenziale da molti anni è che il bilancio destinato dal governo alla sanità è cresciuto in modo molto minore rispetto alla popolazione, tra quelle a maggior tasso di crescita al mondo e che vede ogni anno almeno 15 milioni di nascite. A confronto, negli ultimi decenni il bilancio statale ha destinato a questo settore cruciale dallo 0,9 all’1,2 per cento, fino ad arrivare all’1,4 per cento attuale. Mancano di conseguenza medicinali, letti, personale adeguatamente preparato, strutture di accoglienza e servizi, mentre il denaro viene convogliato soprattutto verso le strutture di eccellenza, lasciando cliniche rurali e strutture intermedie con una cronica mancanza di risorse. Il problema è evidenziato anche da casi eclatanti di “malasanità” in tempi recenti. Lo scorso agosto, nell’ospedale dell’Ospedale universitario Baba Raghav Das di Gorakhpur, città dell’Uttar Pradesh, il più popoloso Stato indiano con una popolazione equivalente a quattro volte quella italiana, la mancanza di ossigeno liquido da usare nelle emergenze è stata concausa della morte in cinque giorni di una sessantina di bambini ricoverati per encefalite. Questo in una struttura con un “bacino d’utenza” di ben 50 milioni di individui in uno degli Stati peraltro più poveri dell’India dove, secondo il giornalista locale Manoj Singh, esperto di informazione sanitaria, “ogni cosa manca di fondi adeguati”. L’ospedale, hanno sottolineato i mass-media nell’occasione, non era in grado da tempo di pagare i fornitori, che avevano sospeso le consegne di ossigeno proprio in un periodo dell’anno in cui la struttura accoglie 300-350 bambini con patologie aggravate dal clima estivo. Altre sono le priorità e tante le inadempienze e i fattori negativi che pesano su questa situazione, forse estrema ma comunque non eccezionale in India. Come il malaffare, che costringe chi non ha denaro per aprirsi la via verso servizi anche essenziali a passare in fondo a una lista d’attesa interminabile; o la migrazione – part o full-time – del personale medico e paramedico verso strutture più efficienti e impieghi meglio retribuiti. D’altra parte, sottolinea ancora Singh, “i salari non sono pagati per mesi, non ci sono medicinali sufficienti e persino condizionatori d’aria e ventilatori non funzionano”. Altri tre fattori ampiamente dibattuti anche nel Paese hanno posto a rischio nel tempo la salute di tanti indiani: le campagne di sterilizzazione incentivate da premi in denaro o beni, fortemente limitate solo lo scorso anno dopo un gran numero di decessi e di abusi, l’aborto selettivo che ha privato il Paese di decine di milioni di bambine e la sperimentazione di farmaci su esseri umani. Per quest’ultima, sotto accusa sono finite le sperimentazioni registrate dal 2005 al 2012 che hanno riguardato 57.303 indiani, di cui 39.022 avrebbero completato i test clinici. Su di essi – secondo i dati presentati del ministero per la Sanità e il Benessere familiare – sarebbero stati testati 475 nuovi prodotti, di cui soltanto 17 infine approvati per la commercializzazione in India. “I casi di morti dovute a eventi negativi avversi durante le sperimentazioni nel periodo in questione furono 2.644 e tra questi anche 80 casi di decesso attribuibili con certezza ai test clinici – ha confermato un rapporto del ministero alla Corte suprema -. Circa 11.972 eventi negativi gravi (esclusi decessi) sono stati altresì registrati nel periodo dal 1° gennaio 2005 al 30 giugno 2012, di cui 506 con certezza connessi con la sperimentazione”.Articoli correlati

Crescere
Preti, missionari, religiosi che operano nella diocesi di Dinajpur, e rappresentanti delle congregazioni religi…

Pasqua in Cina tra fede e speranza
Dall’interno della Repubblica popolare cinese, il racconto delle sofferenze delle comunità cattoliche: dalla fe…

Lingua e lingue
“Ekushe February” – in lingua bengalese “Il 21 febbraio” – è stata per decenni un’espressione pronu…







